RSA de type 215
Le résumé de sortie anonyme (RSA) de type 215 (année 2008)
Le RSA est la forme sous laquelle les données du PMSI MCO sont transmises à l'ATIH afin d'alimenter le SNDS. L'hôpital ou la clinique qui transmet ces données respecte une chaîne de production très encadrée.
Dans cette chaîne de production, le recueil s'est enrichi d'année en année d'informations supplémentaires, ce qui a conduit à faire évoluer le contenu du RSA, en d'autres termes à adopter de nouveaux types de RSA. On distingue chaque type par un numéro de type à 3 chiffres, commençant par le chiffre 2 suivi du numéro de version sur deux positions. Celui qui est décrit ici correspond à la version 15 appliquée aux données de l'année 2008 : c'est donc le type 215.
A quoi ressemble un fichier de RSA de type 215
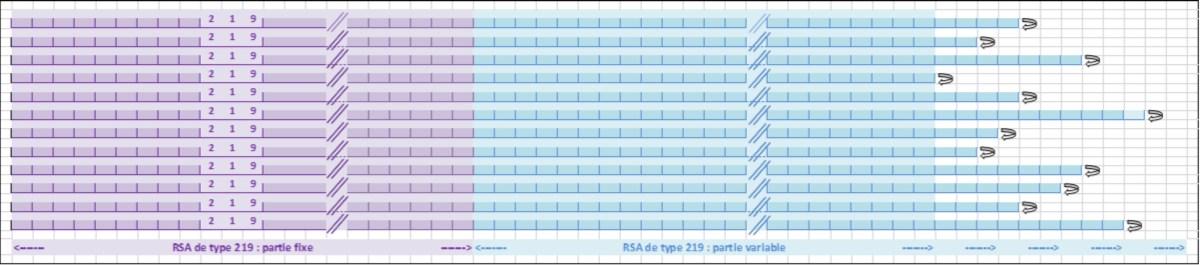
Voici une illustration schématique des principes détaillés ci-dessous. Exemple du RSA 219 :
Un fichier de RSA est un fichier « à plat », dans lequel les RSA d'un établissement ou d'une série d'établissements, sont placés les uns à la suite des autres, sans ordre particulier. Chaque RSA se termine par une séquence « fin de ligne ». Si l'on ouvre le fichier dans un éditeur de texte, chaque ligne représente donc un RSA distinct.
Chaque RSA comporte des informations relatives à un séjour déterminé d'un patient déterminé. Ces informations relèvent de trois catégories distinctes : administrative, médicale, économique. La plupart ne sont pas écrites en clair, mais codées. Chaque catégorie d'information codée dispose d'un système de codage propre : système de codage du mode d'entrée, système de codage du sexe, système de codage des diagnostics, etc.
La longueur totale d'un RSA est variable car le RSA récapitule un séjour dont le déroulement est lui-même variable : le nombre de services fréquentés par le patient au cours du séjour, le nombre de diagnostics pris en charge dans chaque service et le nombre d'actes réalisés par chaque service sont en effet des informations dont la répétition n'est pas fixe. Ainsi chaque RSA est composé d'une partie fixe comportant des informations non récurrentes, et d'une partie variable comportant les informations répétitives (services, diagnostics, actes).
Dans la partie fixe du RSA, le numéro de type du RSA est indiqué en positions 10, 11 et 12 afin de permettre aux programmes de le décoder sans ambiguïté.
Format du RSA de type 215
"Adapté de : GENRSA : Manuel d’utilisation" - Mars 2008
|
|
Détails
|
taille
|
début
|
fin
|
| Éléments d'identification du RSA
|
| Numéro FINESS |
|
9 |
1 |
9
|
| Numéro de version du format du RSA |
215 |
3 |
10 |
12
|
| Numéro d'index du RSA |
|
10 |
13 |
22
|
| Numéro de version du format du « RSS groupé » |
|
3 |
23 |
25
|
| Numéro séquentiel des tarifs |
|
3 |
26 |
28
|
| Groupage estimé par l'établissement
|
| Version de la classification |
|
2 |
29 |
30
|
| CMD |
|
2 |
31 |
32
|
| Type de GHM |
|
1 |
33 |
33
|
| Numéro du GHM dans ce type |
|
2 |
34 |
35
|
| Complexité de ce GHM |
|
1 |
36 |
36
|
Code-retour du groupage
estimé par l'établissement |
|
3 |
37 |
39
|
| Groupage déterminé par GENRSA
|
| Version de la classification |
|
2 |
40 |
41
|
| CMD |
|
2 |
42 |
43
|
| Type de GHM |
|
1 |
44 |
44
|
| Numéro du GHM dans ce type |
|
2 |
45 |
46
|
| Complexité de ce GHM |
|
1 |
47 |
47
|
Code-retour du groupage
déterminé par GENRSA |
|
3 |
48 |
50
|
| .
|
Nombre de RUM composant
le RSS d'origine |
|
2 |
51 |
52
|
| Âge en années |
|
3 |
53 |
55
|
| Âge en jours |
|
3 |
56 |
58
|
| Sexe |
|
1 |
59 |
59
|
| Entrée dans le champ du PMSI-MCO
|
| Mode d'entrée |
|
1 |
60 |
60
|
| Provenance |
|
1 |
61 |
61
|
| Sortie du champ du PMSI-MCO
|
| Mois de sortie |
|
2 |
62 |
63
|
| Année de sortie |
|
4 |
64 |
67
|
| Mode de sortie |
|
1 |
68 |
68
|
| Destination |
|
1 |
69 |
69
|
| .
|
| Type de séjour |
|
1 |
70 |
70
|
Durée totale du séjour
dans le champ MCO |
vide si séances |
4 |
71 |
74
|
| Code géographique de résidence |
|
5 |
75 |
79
|
| Poids d'entrée |
en grammes |
4 |
80 |
83
|
| Âge gestationnel |
|
2 |
84 |
85
|
| Nombre de séances |
|
2 |
86 |
87
|
| IGS2 |
|
3 |
88 |
90
|
| Éléments nécessaires à la tarification
|
| Numéro du GHS (219) |
correspondant au GHM
déterminé par GENRSA |
4 |
91 |
94
|
Nombre de journées au-delà
de la borne extrême haute |
|
4 |
95 |
98
|
Type de séjour inférieur
à la borne extrême basse |
|
1 |
99 |
99
|
| Forfait dialyse |
|
4 |
100 |
103
|
| Dénombrement des suppléments et des droits à suppléments
|
| Hémodialyse hors séances |
|
3 |
104 |
106
|
Entraînements hors séances
à la dialyse péritonéale automatisée |
|
3 |
107 |
109
|
Entraînements hors séances
à la dialyse péritonéale continue ambulatoire |
|
3 |
110 |
112
|
Entraînements hors séances
à l'hémodialyse |
|
3 |
113 |
115
|
| Nombre de séances avant SROS |
|
2 |
116 |
117
|
| Actes menant dans le GHS 9510 |
|
3 |
118 |
120
|
| Actes menant dans le GHS 9511 |
|
3 |
121 |
123
|
| Actes menant dans le GHS 9512 |
|
3 |
124 |
126
|
| Actes menant dans le GHS 9515 |
|
3 |
127 |
129
|
| Actes menant dans le GHS 9524 |
|
3 |
130 |
132
|
| Suppléments pour caisson hyperbare |
|
3 |
133 |
135
|
| Type de prestation de prélèvement d'organe |
|
1 |
136 |
136
|
| Suppléments pour réanimation (SRA) |
|
3 |
137 |
139
|
| Suppléments pour réanimation (REA) |
|
3 |
140 |
142
|
| Soins intensifs provenant de la réanimation |
|
3 |
143 |
143
|
| Suppléments pour soins intensifs (STF) |
|
3 |
146 |
148
|
| Suppléments pour surveillance continue (SSC) |
|
3 |
149 |
151
|
| Suppléments pour surveillance continue (SRC) |
|
3 |
152 |
154
|
| Suppléments pour néonatologie niveau 1 (NN1) |
|
3 |
155 |
157
|
| Suppléments pour néonatologie niveau 2 (NN2) |
|
3 |
158 |
160
|
| Suppléments pour néonatologie niveau 3 (NN3) |
|
3 |
161 |
163
|
| Suppléments pour réanimation pédiatrique(REP) |
|
3 |
164 |
166
|
Passages dans un lit dédié
de soins palliatifs |
|
1 |
167 |
167
|
| .
|
Numéro séquentiel du RUM
ayant déterminé le DP |
|
2 |
168 |
169
|
| Diagnostic principal (DP) |
|
6 |
170 |
175
|
| Diagnostic relié (DR) |
|
6 |
176 |
181
|
| Nombre de diagnostics associés |
|
2 |
182 |
183
|
| Nombre de zones d'actes |
|
4 |
184 |
187
|
| Première zone d'UM
|
| Type d'UM |
|
2 |
|
|
| Durée séjour partielle |
|
3 |
|
|
| Valorisation réa |
|
1 |
|
|
| Valorisation partielle |
|
1 |
|
|
| Diagnostic principal |
|
6 |
|
|
| Diagnostic relié |
|
6 |
|
|
| Zones d'UM suivants
|
| ... |
... |
... |
... |
...
|
| Dernier RUM
|
| Type d'UM |
|
2 |
|
|
| Durée séjour partielle |
|
3 |
|
|
| Valorisation réa |
|
1 |
|
|
| Valorisation partielle |
|
1 |
|
|
| Diagnostic principal |
|
6 |
|
|
| Diagnostic relié |
|
6 |
|
|
| Diagnostics associés, RUM par RUM
|
| Premier DAS du premier RUM |
|
6 |
|
|
| ... |
... |
... |
... |
...
|
| Dernier DAS du premier RUM |
|
6 |
|
|
| Premier DAS du deuxième RUM |
|
6 |
|
|
| ... |
... |
... |
... |
...
|
| Dernier DAS du deuxième RUM |
|
6 |
|
|
| ... |
... |
... |
... |
...
|
| ... |
... |
... |
... |
...
|
| Premier DAS du dernier RUM |
|
6 |
|
|
| ... |
... |
... |
... |
...
|
| Dernier DAS du dernier RUM |
|
6 |
|
|
| Zones d'actes, RUM par RUM
|
| Numéro séquentiel du RUM |
|
2 |
|
|
| Délai depuis la date d'entrée |
|
3 |
|
|
| RUM n°1,zone n°1: Code CCAM |
|
7 |
|
|
| RUM n°1,zone n°1: Phase |
|
1 |
|
|
| RUM n°1,zone n°1: Activité |
|
1 |
|
|
| RUM n°1,zone n°1: Extension documentaire |
|
1 |
|
|
| RUM n°1,zone n°1: Modificateurs |
|
4 |
|
|
| RUM n°1,zone n°1: Remboursement exceptionnel |
|
1 |
|
|
| RUM n°1,zone n°1: Association non prévue |
|
1 |
|
|
| RUM n°1,zone n°1: Nombre d'exécutions de l'acte |
|
2 |
|
|
| ... |
... |
... |
... |
...
|
| Numéro séquentiel du RUM |
|
2 |
|
|
| RUM n°1,dernière zone: délai depuis la date d'entrée |
(en jours) |
3 |
|
|
| RUM n°1,dernière zone: Code CCAM |
|
7 |
|
|
| RUM n°1,dernière zone: Phase |
|
1 |
|
|
| RUM n°1,dernière zone: Activité |
|
1 |
|
|
| RUM n°1,dernière zone: Extension documentaire |
|
1 |
|
|
| RUM n°1,dernière zone: Modificateurs |
|
4 |
|
|
| RUM n°1,dernière zone: Remboursement exceptionnel |
|
1 |
|
|
| RUM n°1,dernière zone: Association non prévue |
|
1 |
|
|
| RUM n°1,dernière zone: Nombre de réalisations de l'acte |
|
2 |
|
|
| ... |
... |
... |
... |
...
|
|
Table de valeurs pour le niveau de complexité du GHM
Selon la (version 10C de la classification des GHM) :
| Niveau de complexité |
Description
|
| V |
sans complications ou morbidités associées (CMA)
|
| W |
avec complications ou morbidités associées (CMA)
|
| S |
avec complications ou morbidités associées sévères (CMAS)
|
| Z |
non segmenté
|
| E |
avec décès
|
| A, B, C, D |
avec niveau croissant de sévérité
|
Les CMA sont répertoriées dans une liste qui vaut pour l'ensemble de la classification des GHM. Les diagnostics qui font partie de la liste des CMA sont repérés par une caractéristique dont l'existence est testée sur les diagnostics associés du RSS.
Exemples
- la lettre Z indique qu’il n’y a pas de niveau de sévérité ;
- la lettre E est réservée aux GHM dont l’ensemble des séjours se terminent par un décès.
Pour en savoir plus
Modifications apportées par la version 10C de la classification des groupes homogènes de malades (GHM)